
Portugal tem envelhecido a um ritmo que já não pode ser apenas descrito como “transição demográfica”, mas antes como “transformação civilizacional”. Nas últimas décadas, o país tem assistido, quase em silêncio institucional, a uma profunda alteração da sua pirâmide etária, em que mais de 23% da população tem 65 ou mais anos e o segmento acima dos 80 anos cresce a um ritmo sem precedentes (Instituto Nacional de Estatística [INE], 2023; Eurostat, 2023). Este é um fenómeno que não é apenas estatístico. Trata-se de uma mudança estrutural da própria natureza da sociedade, das suas relações de dependência, dos seus sistemas de proteção social e das suas instituições de saúde. Aqui a questão central já não é sabermos se o sistema atual resistirá, mas quanto tempo demorará até se tornar estruturalmente insustentável.
Neste contexto, as Estruturas Residenciais para Pessoas Idosas (ERPI`s) emergem como um elemento crítico na resposta social e em saúde ao envelhecimento populacional. Maioritariamente geridas pelo “Terceiro Setor”, estas instituições constituem atualmente um dos pilares (in)visíveis da proteção social portuguesa. Contudo, a sua missão foi sendo profundamente transformada ao longo do tempo, sem que o Estado, a legislação ou os mecanismos de financiamento tenham acompanhado esta metamorfose. O que hoje sabemos é que as ERPI ́s deixaram de ser espaços predominantemente sociais para se tornarem ambientes clínicos de elevada complexidade, onde residem pessoas com multimorbilidades, dependências funcionais avançadas, demências e fragilidades extremas. Esta profunda transformação ocorreu sem que se tivesse observado uma estratégia nacional integrada sendo, entretanto, absorvida de uma forma improvisada pela resiliência das instituições e, sobretudo, pelos seus profissionais de saúde, em particular os Enfermeiros que, silenciosamente, têm sustentado o funcionamento do sistema.
No que diz respeito ao problema do financiamento, sabemos que este é de base estrutural e profundamente político. O setor dos “cuidados de longa duração” em Portugal permanece cronicamente subfinanciado, com níveis de despesa pública inferiores aos de países com perfis demográficos semelhantes (OECD, 2023). A literatura internacional demonstra-nos que o envelhecimento populacional aumenta exponencialmente os custos em saúde e proteção social, sobretudo na última década de vida, exigindo um planeamento fiscal de longo prazo e um investimento antecipado (OECD, 2022; World Bank, 2022). No entanto, a resposta política tem sido (quase sempre!) reativa, fragmentada e centrada na contenção de despesa, ignorando-se que o subinvestimentogera custos futuros muito superiores, sob a forma de hospitalizações evitáveis, institucionalizações precoces e sofrimento humano. Uma lógica de curto prazo que representa uma falência da racionalidade económica e da ética pública.
Também a legislação que regula as ERPI ́s permanece, em grande medida, ancorada numa visão social assistencialista, incapaz de integrar a realidade clínica e epidemiológica contemporânea. Ao não se reconhecer plenamente as ERPI ́s como unidades híbridas – saúde e social -, o enquadramento legal limita a inovação organizacional, impede a integração com os cuidados de saúde primários e hospitalares e perpetua modelos de governação fragmentados (European Commission, 2023; European Observatory on Health Systems and Policies, 2021). Neste ponto o que se sabe é que os países que foram capazes de reformar a legislação com o objetivo de integrar os “cuidados de longa duração” no continuum de saúde demonstraram uma maior eficiência sistémica e melhores resultados em saúde. Portugal, em sentido contrário, ao manter uma arquitetura normativa desfasada, tem cristalizado a fragmentação e comprometido seriamente a sustentabilidade futura do sistema.
Um outro ponto, impossível de ignorar, é a sobrecarga dos profissionais de saúde, particularmente dos Enfermeiros, constituindo um outro eixo crítico desta crise silenciosa. A evidência científica é inequívoca: rácios insuficientes de Enfermeiros estão associados a maiores taxas de mortalidade, maior incidência dos eventos adversos e uma maior duração de internamentos e custos acrescidos. A conhecida escassez global de Enfermeiros é amplamente reconhecida pela Organização Mundial da Saúde como uma das maiores ameaças à sustentabilidade dos sistemas de saúde (World Health Organization [WHO], 2020). Em Portugal, este problema é ainda mais agravado pelo envelhecimento global da força de trabalho, emigração, condições remuneratórias muito pouco competitivas e, ainda, pelo desgaste profissional. Difícil de compreender é a política de recursos humanos em saúde que, na sua essência, tem sido marcada por uma consistente reatividade, uma ausência de planeamento estratégico e uma subvalorização da liderança clínica, refletindo uma visão tecnocrática que continua a ignorar a centralidade do capital humano na qualidade e na sustentabilidade dos cuidados.
E é neste contexto que se impõe uma reconfiguração paradigmática: a profissão de enfermagem como eixo estruturante da política de envelhecimento sustentável. Importa aqui relembrar algumas pessoas mais distraídas que, na atualidade, os Enfermeiros não são apenas executores de cuidados, mas também gestores da complexidade clínica, líderes de equipas multiprofissionais, mediadores entre sistemas sociais e de saúde e agentes privilegiados na implementação de políticas públicas baseadas em evidência. A literatura internacional demonstra que modelos liderados pelos Enfermeiros melhoram os resultados clínicos, aumentam a eficiência e reduzem significativamente os custos sistémicos. Ao continuar-se a ignorar esta centralidade, não se está a cometer nenhum erro técnico, mas uma omissão política de enorme magnitude!
Mas, chegados aqui, entendo que não nos deve bastar argumentar e criticar o que tantos há muito já observam. Perante este complexo enquadramento, foi elaborada uma proposta conceptual sustentada no objetivo de servir de base a uma eventual discussão mais alargada sobre a criação de uma putativa futura solução: o “Ciclo da Sustentabilidade Integrada do Envelhecimento” (CSIE). Este modelo, que se apresenta de seguida, articula cinco dimensões interdependentes, organizadas em loops de retroalimentação contínua, capazes de transformar dados demográficos, evidência científica e prática clínica em políticas sustentáveis e eticamente responsáveis.
O modelo CSIE não pretende ser apenas um exercício teórico, mas também uma proposta operacional da futura governação do envelhecimento. Um modelo que se organiza em cinco dimensões interligadas:
- 1. A evidência científica, que fornece o conhecimento sobre o envelhecimento e os cuidados;
- 2. A governação política, que transforma este conhecimento em leis, estratégias e organização dos serviços;
- 3. O financiamento, que determina os recursos disponíveis e a sua distribuição;
- 4. A prestação integrada de cuidados, que diz respeito à forma como os serviços de saúde e sociais são articulados para responder às necessidades complexas dos idosos;
- 5. Os resultados sociais, que incluem a qualidade de vida, a autonomia funcional e a equidade.
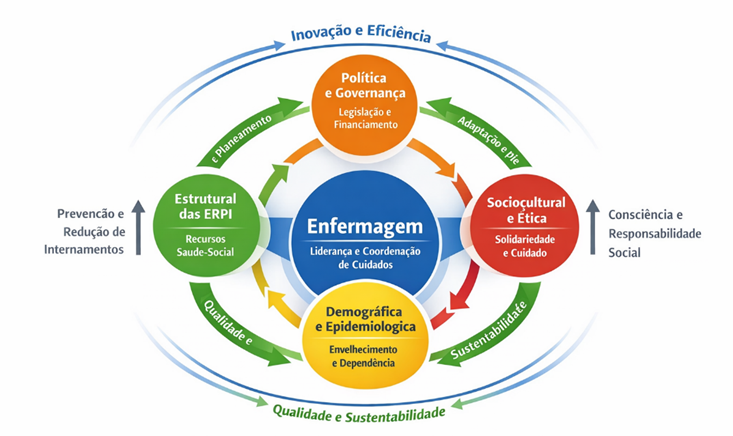
A profissão de enfermagem é aqui posicionada no núcleo do modelo, porque liga todas estas dimensões, aplicando a evidência na prática, coordenando os cuidados, produzindo informação relevante para a política e influenciando diretamente os resultados em saúde e bem-estar. Desta forma a lógica do modelo é dinâmica: as decisões políticas e financeiras moldam os cuidados prestados, os cuidados geram resultados sociais e estes resultados alimentam novas evidências que devem, por sua vez, orientar a governação, num ciclo contínuo de melhoria e sustentabilidade do sistema. Assim este enquadramento conceptual permite reinterpretar o envelhecimento não apenas como um fenómeno demográfico ou clínico, mas também como um teste crítico à capacidade de governação dos sistemas de proteção social e de saúde.
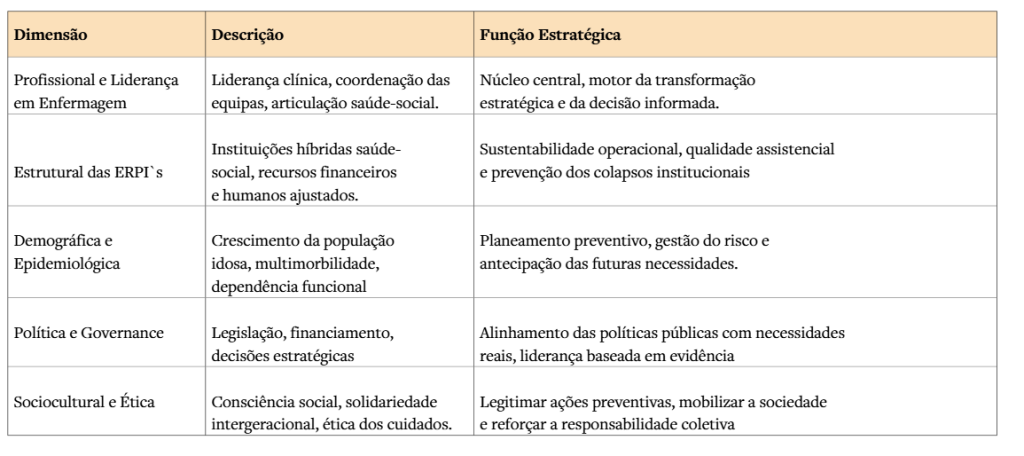
Em resumo estamos em condições de poder afirmar que esta crise do envelhecimento é, em última instância, uma crise de governação e de ética pública. O subfinanciamento crónico, a legislação desatualizada, a sobrecarga dos profissionais e a ausência de um planeamento estratégico não são meras falhas administrativas. São antes opções políticas cumulativas, que têm refletido a incapacidade histórica de antecipação e a predominância de horizontes eleitorais sobre horizontes civilizacionais. A literatura em governação em saúde sublinha que os sistemas sustentáveis exigem uma forte e consistente liderança política, uma integração intersectorial e uma visão de longo prazo. O que é difícil de entender é sabermos que Portugal tem falhado sistematicamente em todos estes domínios.
Nunca antes a ética, a política e a ciência se encontraram com tanta urgência num mesmo desafio social. O envelhecimento da população já não pode continuar a ser interpretado como um mero desafio técnico ou sentido apenas como um problema setorial de política social ou de saúde. Trata-se também de uma questão de justiça intergeracional, de dignidade humana e, em última instância, de uma identidade coletiva. O futuro da sociedade portuguesa será assim determinado pela sua capacidade de transmutar evidência científica em decisão política, conhecimento em governação efetiva e cuidados em direito fundamental universalmente garantido. Neste quadro, a inação deixará de ser uma omissão passiva para se vir a constituir como uma decisão política consciente, dotada de consequências morais profundas e historicamente imputáveis. Cada dia que decorre sem uma reforma estrutural consistente, cada ciclo orçamental que persiste em subestimar o impacto do envelhecimento, cada diploma legal que continua ancorado em paradigmas ultrapassados, representa uma falha coletiva de grande magnitude perante aqueles que edificaram a sociedade de que hoje usufruímos.
Que fique muito claro que a história das sociedades modernas nos ensina que as grandes transformações não emergem da ignorância, mas antes da recusa deliberada de se agir perante o conhecimento disponível. Hoje, a evidência científica sobre envelhecimento, enfermagem e sustentabilidade dos sistemas de saúde é inequívoca. Mas, o que aqui está realmente em causa já não é a produção de conhecimento, senão antes a sua tradução em decisões políticas vinculativas. Porque, em última instância, uma sociedade será julgada não pela extensão da vida que proporciona, mas pela qualidade ética com que decide cuidar desta vida agora prolongada.
Sérgio Serra, Presidente da Mesa da Assembleia Geral da ASPE; Enfermeiro Coordenador – IPSS Inválidos do Comércio

